Die Paget-Krankheit (wissenschaftlich Osteodystrophia deformans), eine langsam verlaufende, chronische Erkrankung des Knochens, trifft vor allem Männer über 50 (3 bis 4 Prozent in Europa).
Beim normalen Knochen wird der Knochen kontinuierlich durch die Knochenzellen umgebaut, der Aufbau geschieht durch sogenannte Osteoblasten, der Abbau durch Osteoklasten. Bei der Paget-Krankheit kommt es zu einem vermehrten Abbau der Knochen und einem unkontrollierten, gesteigerten Aufbau von verformten und teilweise brüchigen Knochen. Knochen werden da abgebaut, wo sie eigentlich benötigt werden und da angebaut, wo sie nicht gebraucht werden. Ein typischer Paget-Knochen besteht somit aus verschiedenen Regionen mit starkem Abbau und unkontrolliertem Aufbau.
Die Ursache der Erkrankung ist noch nicht bekannt. Vermutet wird ein Virusbefall im Kindesalter. Ein genetischer Faktor liegt eventuell auch vor.
Meistens hat die Krankheit einen harmlosen, milden Verlauf. Bei über 80 Prozent handelt es sich um einen Zufallsbefund auf einem Röntgenbild.
Krankheitsverlauf
In den meisten Fällen bestehen keine Symptome und die Krankheit wird zufällig auf einem Röntgenbild erkannt, das aus einem anderen Grund durchgeführt wurde.
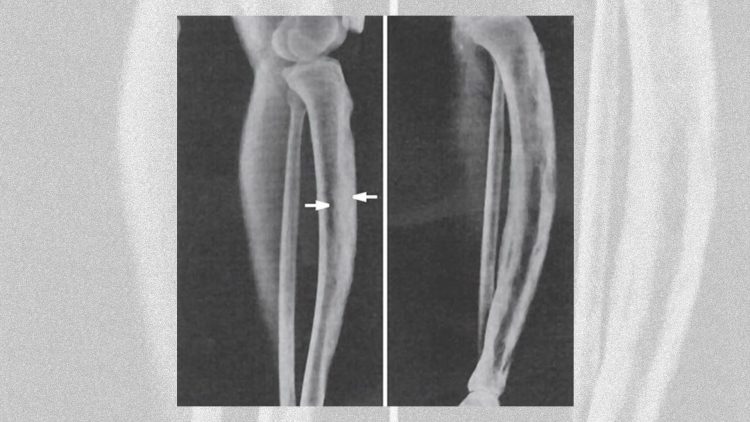
Am Anfang der Erkrankung bestehen die Symptome aus untypischen mechanischen Knochenschmerzen, die bei Belastung auftreten, wie bei der Arthrose: Rückenschmerzen, Hüftbeschwerden, Schmerzen im Bereich der Extremitäten. Prinzipiell können alle Knochen befallen sein: Wirbel, Becken, Schädel, Oberschenkel- und Unterschenkelknochen.
Manchmal sind es knöcherne Verformungen (Verkrümmung oder Verdickung), die auf die Erkrankung hinweisen. Im Bereich der befallenen Knochen können auch lokal vermehrte Durchblutungen auffallen, die sich durch eine Überwärmung und manchmal Rötung der darüber liegenden Hautareale bemerkbar machen.
Eine Verbreitung des Schädels wird meistens nicht bemerkt (außer bei Hutträgern). Manchmal kann auch eine progressive Taubheit festgestellt werden, wenn der Schädelknochen am Felsenbein (der das Innenohr umgibt) betroffen ist.
In wenigen Fällen macht die Krankheit sich durch Komplikationen bemerkbar:
- Fissur oder Fraktur eines Knochens (Ober- oder Unterschenkel)
- degenerative Veränderungen eines Gelenks (Hüfte, Knie)
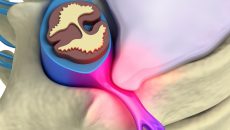
- neurologische Ausfälle durch eine Einengung des Spinalkanals durch Knochenanbauten an den Wirbelbögen oder Wirbelkörper.
Der Verlauf kann sehr langsam oder schubweise sein. In einem Prozent der Fälle kann sich ein bösartiger Knochentumor entwickeln. Möglich ist auch ein erhöhter Blutdruck oder eine Herzinsuffizienz, ausgelöst durch eine gesteigerte Knochendurchblutung. Eine vermehrte Ausscheidung von Kalzium kann zu Nierensteinen führen.
Diagnose
Bildgebende Verfahren
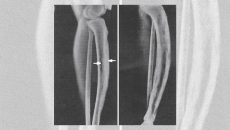
Das Röntgenbild zeigt typische Knochenveränderungen, je nach Stadium. Im Anfangsstadium überwiegen osteolytische Manifestationen (Knochenauflösungen), in einer weiteren Phase liegen sowohl osteolytische als auch sklerosierende Bezirke vor (Bereiche mit aufgelöstem und Bereiche mit verdichtetem Knochen). In der dritten Phase findet man verdichteten Knochen mit Auftreibungen und Deformierungen.
Eine Knochenszintigrafie (eine Röntgenuntersuchung nach Verabreichung eines radioaktiven Stoffes) ermöglicht, die Aktivität der Krankheit festzustellen.
Labor
Wichtig ist die Bestimmung der Aktivität der sogenannten alkalischen Phosphatase im Blut. Der Wert vermittelt eine Idee über die Aktivität und die Ausdehnung der Erkrankung.
Histologische Untersuchung
In seltenen Fällen, in denen die Diagnose durch klinischen Befund, Röntgen und Labor nicht sicher ist, erlaubt die mikroskopische Untersuchung einer Gewebeprobe eine eindeutige diagnostische Einordnung.
Therapie
Wann?
Die Therapie soll die Symptome lindern, die befallenen Knochenareale stabilisieren und vor möglichen Komplikationen schützen. So sollen auch nicht symptomatische Patienten behandelt werden, wenn der Knochenbefall in tragenden Bereichen passiert, so zum Beispiel im Ober- und Unterschenkel und im Becken. Auch sollte bei Bereichen, in denen Nervenkompressionen möglich sind, behandelt werden (Schädel, Wirbelsäule). Beim Befall von Bereichen, in denen durch Fehlstellungen sekundäre Arthrosen entstehen können, sollte auch behandelt werden (Handgelenk).
Wie?
Das Prinzip der medikamentösen Therapie besteht in der Hemmung der Knochenresorption. In Frage kommen Kalzitonine und Bisphosphonate, Substanzen die auch in der Behandlung von Osteoporose eingesetzt werden. Verlaufskontrollen bestehen aus Laboruntersuchungen und Röntgenaufnahmen.
Die Therapie sollte möglichst früh eingesetzt werden, um das Auftreten von Komplikationen zu vermeiden.
Treten Komplikationen auf, kommen nur noch operative Eingriffe in Frage.